Тема месяца
Европейцы с помощью eHealth хотят вдвое сократить издержки медучреждений
Расходы на информатизацию составляют около 4,7% бюджета здравоохранения европейских стран. При этом значительная часть инвестиций идет на развитие электронного документооборота. Объем направления eHealth в странах Европы к 2010 г. может достигнуть €11 млрд. Считается, что внедрение электронного документооборота позволяет сократить административные издержки более чем на 50%.
Объем инвестиций Евросоюза в электронное здравоохранение (без учета аналогичных национальных программ) составил около €317 млн. В регионе реализуется шестая программа Sixth Research and Development Framework Programme 2002-2010, в рамках которой предусмотрено выделение грантов на сумму €194 млн. на 52 проекта разработки ПО и баз данных и 5 проектов, связанных с фундаментальными исследованиями в области медицинской информатики.1
Расходы на информатизацию составляют около 4,7% бюджета здравоохранения европейских стран. Основная часть инвестиций приходится на развитие систем бронирования медицинских услуг; обмена электронными медицинскими картами и медицинскими изображениями, а в конечном итоге создания единой национальной базы медицинских данных пациентов; электронных медицинских назначений и рецептов; телемедицины. Средние затраты на проектирование и внедрение медицинских информационных систем в клинике оцениваются в 7% от ее бюджета, а на их эксплуатацию – в 4,5%.
Планирование, координацию и контроль за ходом информатизации в странах Европы, США и Канаде осуществляют специальные комитеты. В ЕС также существует комитет, координирующий информатизацию здравоохранения стран, входящих в Европейское Сообщество, в целом.
Вообще для оценки уровня применения ИКТ в здравоохранении используются два основных показателя. Во-первых, доля населения, использующего интернет для получения медицинской информации. В ЕС, США и Канаде этот показатель составляет около 80%. Кроме того, около 55% врачей общей практики получают актуальные данные о клинических протоколах, стандартах и лекарствах через специальные сертифицированные порталы в интернет.
Во-вторых, доля врачей общей практики, использующих электронные медицинские документы - в среднем по ЕС этот показатель составляет 25%, в Нидерландах – 97%, в Дании – 75%, в США – 28%, в Канаде – 65%, Новой Зеландии – 90%. Считается, что внедрение электронного документооборота позволяет сократить административные издержки более чем на 50%.
По оценкам зарубежных экспертов, оборот отрасли eHealth в странах Европы к 2010 г. может достигнуть €11 млрд., что сделает ее третьим по величине сектором сферы здравоохранения ЕС .
eHealth Великобритании
Среди наиболее известных проектов построения национальной системы eHealth можно отметить Connecting for Health Programme NHS UK в Великобритании, которая стартовала в 2002 г. Предполагается, что общий объем инвестиций в эту программу в течение 10 лет составит порядка £20 млрд. при численности населения примерно 60,5 млн. человек.
Connecting for Health Programme предполагает израсходовать на проекты, связанные с внедрением электронных рецептов, электронных медицинских карт и электронного бронирования £6.2 млрд. Согласно этой программе, начиная с 2006 года любой гражданин страны, обратившийся в стационар, должен иметь право на выбор из 4–5 стационаров или учреждений, предоставляющих нужные пациенту медицинские услуги. Ему должна быть предоставлена возможность бронирования госпитализации и получения информации об ЛПУ, а также наблюдения и реабилитации после выписки; поддержка, в том числе телемедицинская, терапевта и специалистов.
Подключение одной частной практики к единой системе обходится в £4 тыс., а ежегодная поддержка - в £16 млн. Правительство Великобритании полагает, что успешная реализация ИТ-проектов выведет страну в число мировых лидеров по качеству и эффективности системы здравоохранения.
По итогам 2006-2007 гг. реализация программы Connecting for Health в Великобритании позволила государству сэкономить около £208 млн., а к 2014 году эта цифра может вплотную приблизиться к £1,04 млрд.
Несколькими годами ранее в Великобритании была внедрена система бронирования медицинских услуг. National Booked Admissions Programme была предложена Национальной службой здравоохранения Великобритании (NHS) в 1998 году. Тогда на эту программу из бюджета было выделено ?40 млн. Уже первые пилотные проекты 1999 года привели к тому, что у больных появилась возможность выбрать удобную дату госпитализации с тем, чтобы организовать уход за детьми, замену на работе и т.п.; больному стала точно известна дата госпитализации; снизилось число пропущенных визитов; уменьшилось число отказов от госпитализации как по инициативе больного, так и со стороны больницы.
AORTA в Голландии
Интересен опыт реализации проекта AORTA в Нидерландах, координацией которого занимается Институт информатизации здравоохранения NICTIZ. На базе этого института создан государственный центр сбора и обработки персонифицированных медицинских данных граждан страны. В ведомстве NICTIZ находится также обучение персонала и обязательная сертификация информационных систем, используемых в медицинских учреждениях.
В стране существует национальный диспетчерский центр LSP - сервер, который управляет доступом к медицинским данным. Для доступа к данным медицинское учреждение должно иметь сертификат и специальное приспособление (роутер) для обеспечения безопасной связи с LSP. Каждому врачу выдается уникальная персональная электронная карта и считывающее устройство (ридер). Индивидуальный номер имеет и каждый больной.
На первом этапе был организован сбор информации обо всех лекарствах, которые принимает пациент. Доступ к этой информации врач мог получить в любой момент времени сначала на локальном, а затем и на национальном уровне. Для этого ему необходимо вначале идентифицировать себя, а затем пройти авторизацию с указанием того, что он делает сегодня в госпитале, какие у него права доступа и функциональные обязанности. Только после прохождения этих этапов можно запросить информацию о пациенте.
Доступ к электронным данным пациента имеет не каждый медработник. Для этого должны быть две причины: первая — зарегистрировано наличие неких отношений между врачом и пациентом, вторая — существует потребность в этих данных. Обоснованием потребности может быть только визит пациента к врачу. Таким образом создатели системы постарались ограничить доступ к персональным сведениям просто из необоснованного интереса. Поскольку учет всех посещений базы данных ведется постоянно, пациент в любой момент может выяснить, когда и по какой причине врач обращался к его истории болезни и в случае неудовлетворительного объяснения подать в суд. Данные в системе обновляются каждые 4 часа. Если врач лишится лицензии на медицинскую деятельность или уволится с работы, сведения об этом поступят в базу в течение этого времени. По словам представителей NICTIZ, в дальнейшем планируется предоставить доступ к таким данным специалистам как можно большего числа государств, чтобы граждане Голландии, находясь за пределами своей страны, могли получать квалифицированную медицинскую помощь.
Государством финансируются проекты, реализуемые в стране на национальном уровне. Это разработка уникальных идентификационных карт профессионалов и системы индивидуального номера для каждого гражданина Голландии, создание инфраструктуры и разработка программного обеспечения для центрального диспетчерского центра. С 1 января 2009 г. никто не может вести медицинскую деятельность в Голландии, не будучи участником единой государственной системы здравоохранения.
Данные о потребляемых человеком препаратах доступны не только медицинским учреждениям, но и аптекам. Пилотные проекты по их подключению к системе были запущены в Нидерландах в 2004 г., а в 2007 г. от 80 до 100 % всех аптек (их в Голландии 1700) стали участниками общей сети. Работа началась с учета выписывания препаратов. В настоящее время около 90% документооборота в здравоохранении страны автоматизировано, поэтому выписка рецепта происходит в электронном виде и заверяется электронной цифровой подписью.
На сегодняшний день в Голландии готовы система идентификации каждого пациента, электронные карточки медицинских работников, национальный диспетчерский центр. Завершено подключение к системе всех аптек. На повестке дня подключение электронно-лабораторных комплексов. На 50% готов к введению в систему SNОМЕD — лингвистический стандарт для медицины, который хорошо совместим с другими стандартами. SNОМЕD будет введен в течение 5 лет. Очень важно обеспечить беспроводной доступ к информации службе скорой помощи. Все сведения при необходимости должны быть и у персонала медицинских вертолетов.
MEDCOM в Дании
Национальная медицинская информационная система MEDCOM в Дании разрабатывается с 1995 года и ежедневно передает более 80 тысяч сообщений. К этому проекту подключены 100% стационаров, аптек и станций скорой помощи, 90% врачей общей практики, 98% лабораторий, 55% врачей-специалистов и 20% муниципалитетов страны. MEDCOM выписывает электронные направления в стационары, а также хранит выписные эпикризы. Согласно данным проведенного исследования, благодаря MEDCOM к середине 2004 года национальной системе здравоохранения удалось сэкономить €22,5 млн.
Кроме того, на базе сети MEDCOM разработана система электронных историй болезни в формате XML. В проектах электронных историй болезни в стационарах большую роль играет вопрос интеграции и обмена информацией. Большая часть информации о больных может быть передана в другие ЛПУ таким образом, что она будет напрямую интегрирована с их компьютерной системой. Одним из очевидных решений было использование опыта врачей общей практики, обменивающихся сообщениями, полученными из сети MEDCOM, и принятие стандартов этой системы для проекта электронных историй болезни. Например, один и тот же лабораторный анализ может быть отправлен врачу общей практики и врачу-специалисту. Всего в системе разработано до 30 типов сообщений между стационаром и ЛПУ амбулаторного типа. В настоящее время любой стационар Дании может отправить нужную информацию врачу общей практики.
InfoWay в Канаде
Показательна программа InfoWay в Канаде, которой предусмотрено создание к 2009 году национальной информационной инфраструктуры в сфере здравоохранения. В первую очередь, речь идет о внедрении в стране электронного паспорта здоровья, развитии ИКТ инфраструктуры, создании ИТ-инфраструктуры, объединяющей клиники, госпитали, лаборатории, аптеки и другие медицинские учреждения, создании национальных реестров, справочников и классификаторов в сфере здравоохранения и медицины, а также внедрении телемедицинских технологий. Кроме того, в рамках InfoWay планируется не только финансирование разработок, исследований и обучения персонала, но и выделение медицинских центрам субсидий на внедрение систем электронного документооборота и систем поддержки врачебных назначений.
Для решения поставленных задач в Канаде было внедрено решение EHR Solution (EHRS), описываемое как «интеграционная инфраструктура для ведения электронных медицинских карт пациентов» (Interoperable EHR Framework). Организация Infoway определяет «EHR» (Electronic Health Record) как электронную медицинскую карту, ведущуюся в течение всей жизни пациента. EHRS призвано обеспечить ведение медицинских данных, поддерживаемых на протяжении всей жизни пациента; безопасный доступ к данным и гарантирование конфиденциальности информации; поддержку своевременной доставки точной и полной информации; возможность совместного использования данных многими организациями и учреждениями с различными полномочиями; обеспечение доступности медицинских услуг для жителей сельских и удаленных районов; обеспечение приватности (защиты от раскрытия персональной информации) и информационной безопасности; контроль согласий пациентов на доступ к их персональным данным.
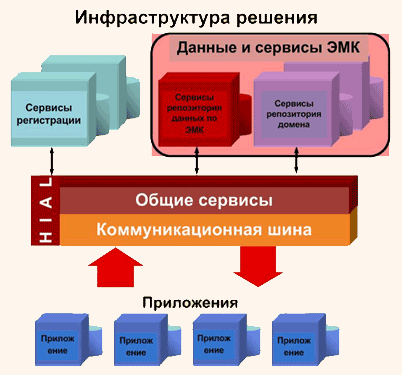
ИТ решение EHRS
Источник: Microsoft
EHRS можно описать как набор клиентских приложений, с помощью которых обновляются данные и предоставляется доступ к электронной медицинской карте. Но главная часть решения, делающая возможным взаимодействие между этими системами, – спецификация общего интерфейса, которая называется «Слоем медицинской информации и доступа к ней» (Health Information and Access Layer, HIAL). В этом слое настраиваются различные сервисные роли, а также определяется информационная модель данных и стандарты для обмена данными и обеспечения взаимодействия между сервисами медицинской карты и клиентскими приложениями.
Программа InfoWay предполагает финансирование в размере $1,3 млрд., что составляет около 1,2% от госбюджета Канады. По состоянию на конец 2007 года около 60% объемов квалифицированной медицинской помощи, которая оказывалась жителям малонаселенных и отдаленных районов страны, осуществлялось с использованием телемедицинских технологий, что позволило снизить расходы не менее чем на 20%. Кроме того, около 50% врачей в Канаде получают официальную, актуальную и достоверную информацию о новых лекарственных средствах, клинических протоколах и стандартах с помощью интернет.
1 При подготовке материала использованы данные выступления д.т.н., заместителя директора МИАЦ РАМН А.П.Столбова на конференции «ИТ в медицине-2007»